Doenças
Síndrome de Hipoplasia
do Coração Esquerdo
Síndrome de Hipoplasia do Coração Esquerdo
Antes de ler Síndrome de Hipoplasia do Coração Esquerdo, volte à aba Coração normal nas crianças maiores e adultos para entender a divisão do coração normal em câmaras e o trajeto do sangue no seu interior, nas principais artérias e veias de nosso corpo bem como o funcionamento das valvas do coração.
Na Síndrome de Hipoplasia do Coração Esquerdo temos graus variados de hipoplasia (ou seja, pouco desenvolvimento, diminuição importante do tamanho) das estruturas do lado esquerdo do coração:
- valva mitral, que funciona como uma porta entre o átrio esquerdo (AE) e o ventrículo esquerdo (VE), pequena ou até fechada (quando fechada chamamos de atresia da valva mitral ou valva mitral atrésica)
- Ventrículo esquerdo (VE) sempre pequeno, incapaz de bombear o sangue para a circulação do corpo.
- A aorta (que é a principal artéria do nosso corpo) geralmente muito pequena (setas azuis) por extensões variáveis, desde o seu início, quando sai do ventrículo esquerdo (VE) podendo se estender para o arco (de onde saem as artérias para a cabeça e os braços), havendo ainda a possibilidade de coarctação de aorta, que é um estreitamento após o arco da aorta (volte à aba coarctação de aorta para entender melhor sobre esse estreitamento adicional).
- A valva aórtica, que funciona como uma porta entre o ventrículo esquerdo (VE) e a aorta, pequena ou até fechada (quando fechada chamamos de atresia da valva aórtica ou valva aórtica atrésica).
Na vida fetal, o bebê se desenvolve bem, ganhando peso adequadamente e sem sinais de insuficiência cardíaca. Geralmente, quando a gestante realiza a ultrassonografia morfológica, o médico é capaz de detectar alterações importantes (tamanho pequeno das estruturas esquerdas do coração) e encaminha a gestante para a realização de um ecocardiograma fetal, que será importantíssimo para o planejamento e orientação da família. Além do diagnóstico da cardiopatia, devem ser avaliados detalhes da anatomia que podem ser cruciais na condução clínica já nas primeiras horas após o nascimento.
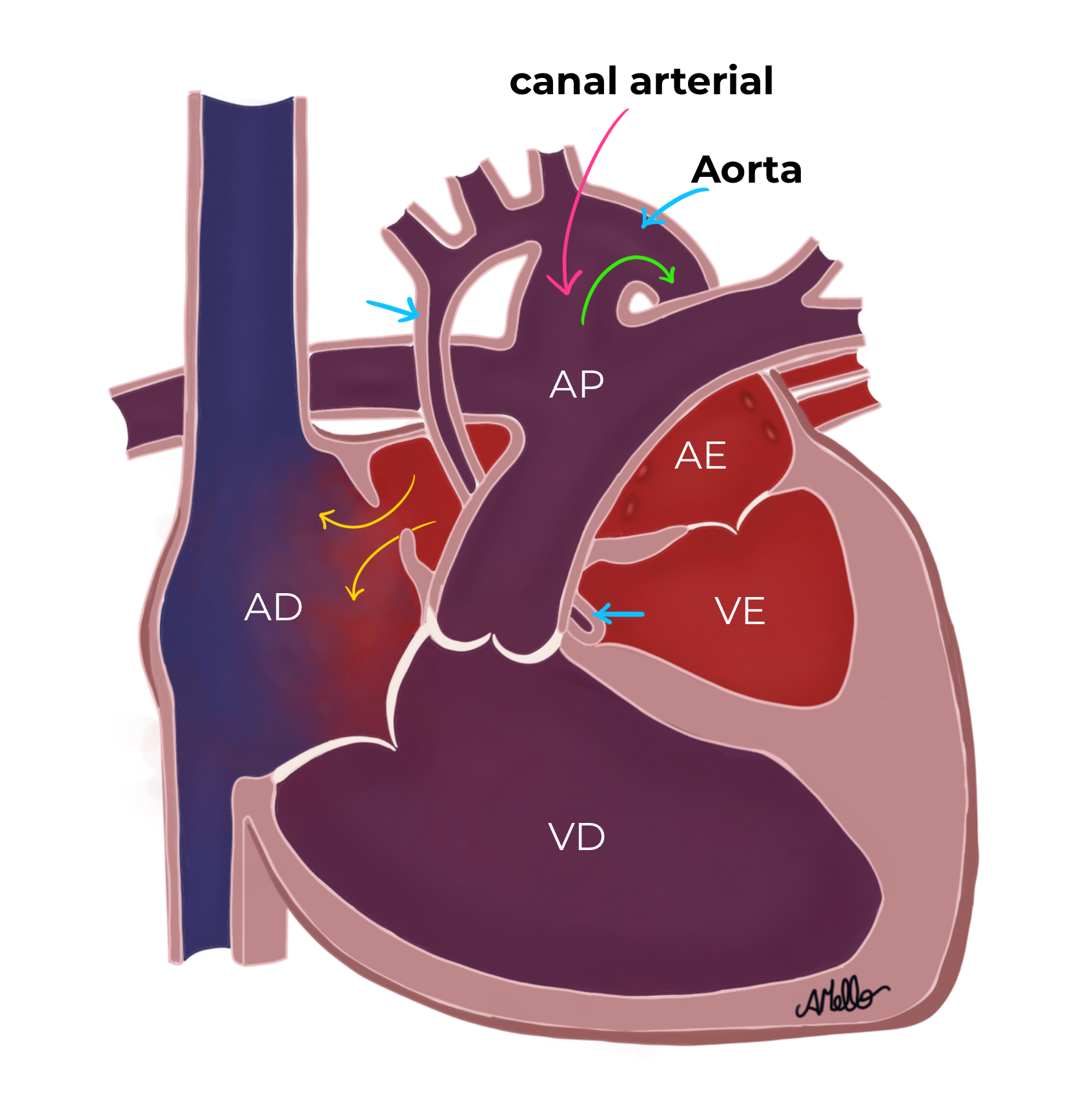
Depois do nascimento, o sangue que chega oxigenado dos pulmões ao átrio esquerdo (AE) terá dificuldade para passar ao ventrículo esquerdo (VE) , aorta e chegar ao corpo do bebê (pela presença das estruturas pequenas ou até fechadas como vimos acima), enquanto o bebê mantiver duas estruturas presentes na vida fetal (forame oval e canal arterial) ele poderá estar muito bem, até sem sintomas:
- o forame oval (setas amarelas), que é uma comunicação entre as câmaras superiores do coração, (os átrios) desvia o sangue que não pode seguir para o corpo pelo lado esquerdo, em direção ao átrio direito (AD) se misturando com o sangue (em azul) que chega do corpo para ser oxigenado.
- O canal arterial (seta rosa) que é uma artéria que liga a artéria pulmonar à aorta, consegue desviar o sangue já misturado para a circulação do corpo (seta verde).
Esse processo de fechamento do canal arterial pode levar horas a dias e com isso também os sintomas, que podem ser: cianose, que é a cor arroxeada da pele e dos lábios por baixa oxigenação do sangue (pela mistura do sangue oxigenado com o não oxigenado), cansaço inicialmente às mamadas e posteriormente também em repouso, além de palidez. Se deixado sem tratamento, o bebê entra em choque, quando o fluxo de sangue para o corpo é bastante reduzido, correndo risco de morte. O teste do coraçãozinho pode estar alterado na maternidade mas também pode ser normal se o canal arterial e o forame oval tiverem tamanho adequado. Diante da suspeita de cardiopatia, o bebê deve realizar o ecocardiograma, que define o diagnóstico e os detalhes da anatomia, que serão importantes para o planejamento da cirurgia. Até a cirurgia, o bebê deve receber uma medicação pela veia para manter o canal arterial aberto (essa medicação chama-se prostaglandina E1).
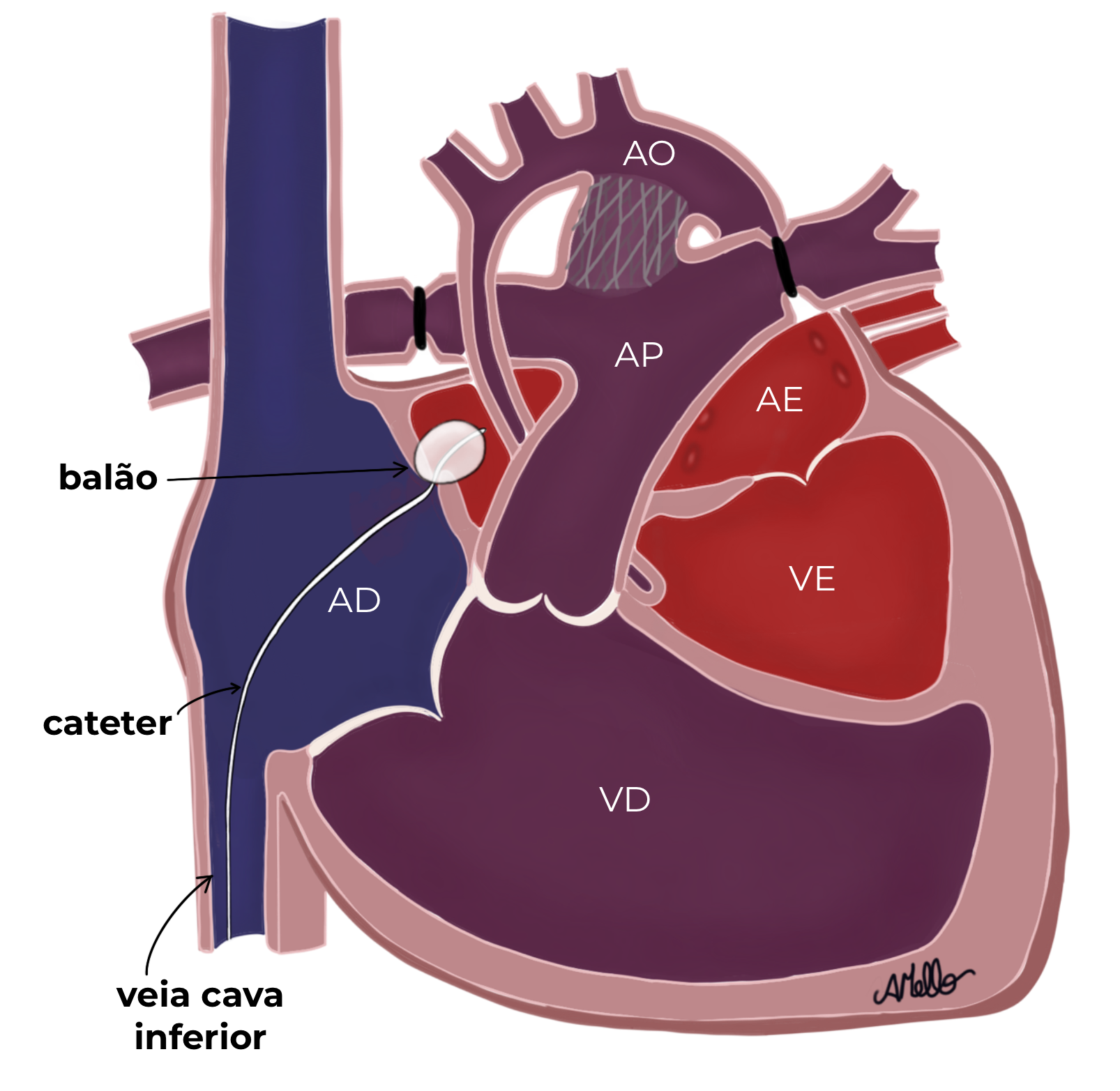
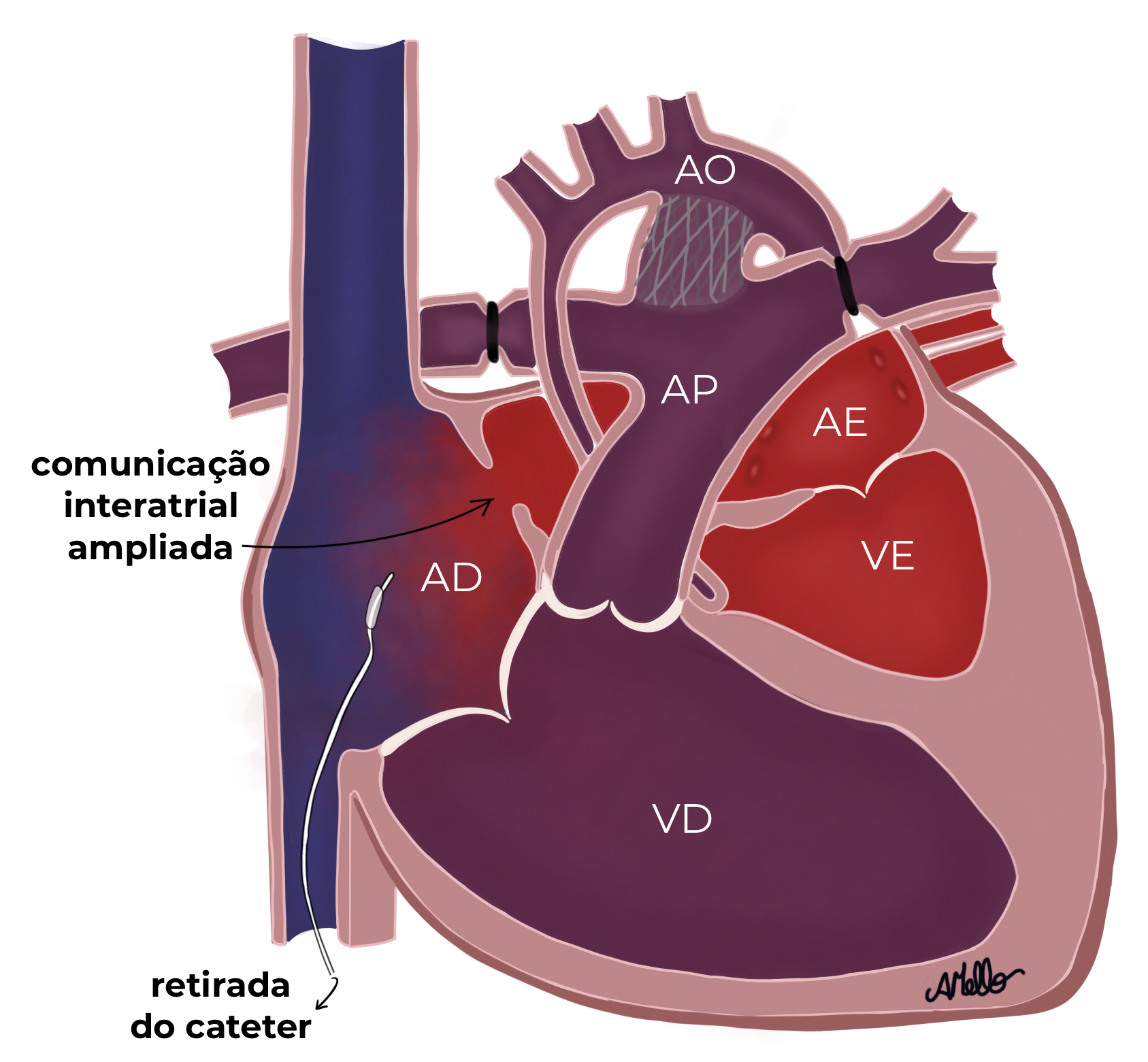
Em alguns casos, quando o forame oval (a comunicação entre os átrios) for muito estreito (restritivo), pode ser necessário passar um cateter especial (que tem um balão em sua extremidade) para ampliar essa comunicação.


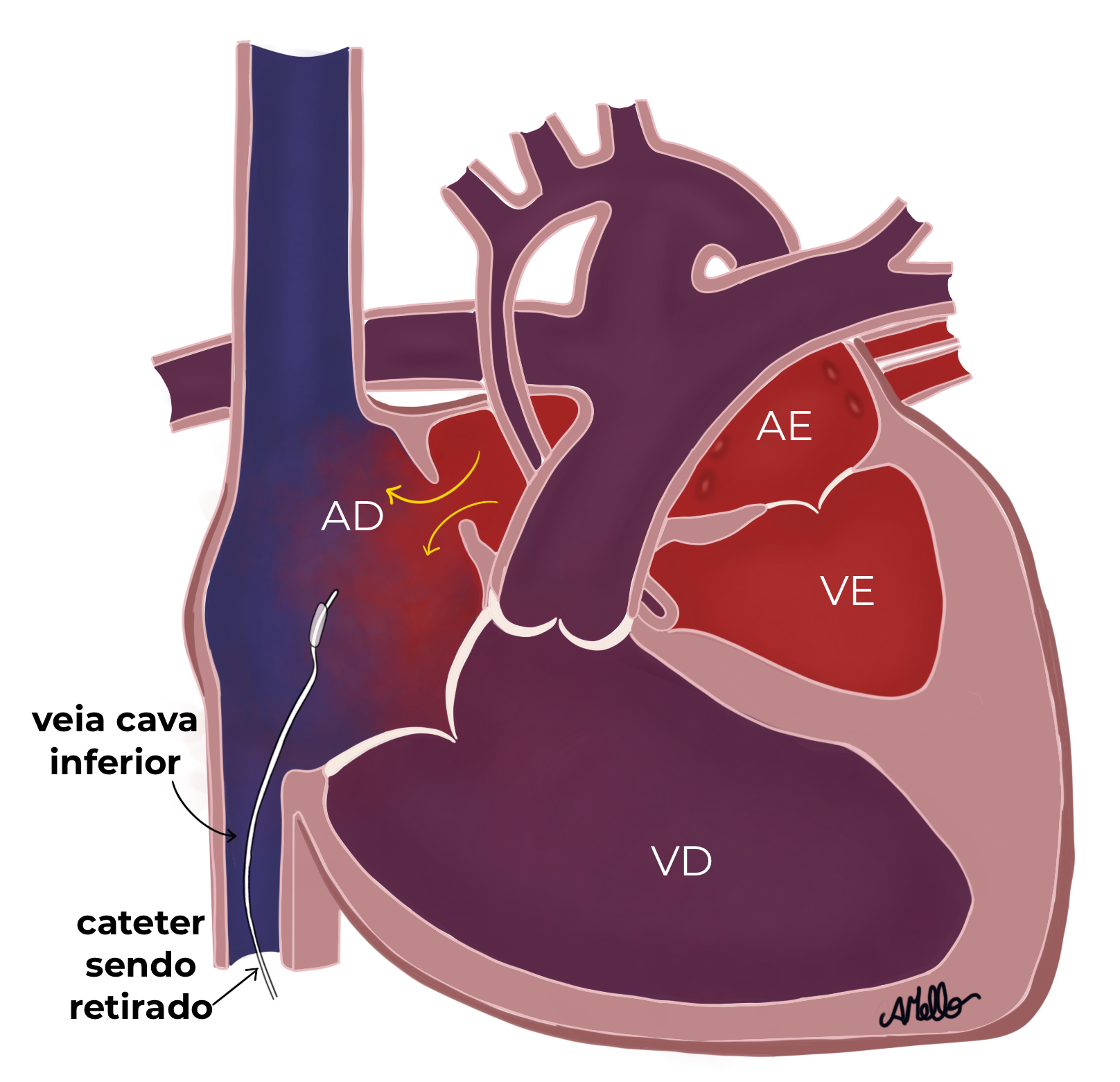
Esse cateter entra por uma veia (do umbigo ou da coxa), passa pelo forame oval estreito até o átrio esquerdo onde o balão é insuflado (cheio) e tracionado em direção ao átrio direito, rasgando o septo entre os átrios e aumentando a comunicação entre as câmaras superiores do coração, permitindo que o sangue oxigenado que chega das veias pulmonares atinja a circulação do corpo e não fique represado no átrio esquerdo, sem saída. Esse é o procedimento de Rashkind ou atriosseptostomia por balão, realizado por um cardiopediatra especialista em Hemodinâmica e Cardiologia Intervencionista.
O tratamento da síndrome de Hipoplasia do Coração Esquerdo é feito em três estágios e é um dos grandes desafios da cardiologia pediátrica. Atualmente geralmente são seguidos um dentre dois caminhos, dependendo da experiência da equipe e de algumas particularidades da criança e da anatomia do coração:
1.Primeiro caminho
- Estágio I: Cirurgia de Norwood ou Cirurgia de Norwood-Sano nos primeiros dias de vida. A cirurgia é complexa e consiste em construir a nova artéria Aorta (que chamamos de Neo-aorta) usando a base da artéria pulmonar (setas amarelas), a antiga e estreita Aorta do bebê (setas rosa) e um retalho cirúrgico (patch*). Um tubinho (seta verde) é colocado entre o ventrículo direito (VD) e artéria pulmonar para levar o sangue a ser oxigenado até os pulmões após a ligadura do canal (fechamento cirúrgico do canal arterial para que tenhamos um fluxo adequado só com o tubinho, já que o fluxo do canal é incerto, podendo se fechar na evolução ou ficar grande, o que também não seria interessante); e o buraquinho de onde foi retirada a artéria pulmonar principal é fechado também com a ajuda de um retalho cirúrgico (patch**). APD = artéria pulmonar direita e APE = artéria pulmonar esquerda.


Estágio II: Cirurgia de Glenn bidirecional em geral entre 3-4 meses de idade. O tubinho que levava o sangue a ser oxigenado nos pulmões (seta verde do Estágio I) é retirado. A veia cava superior é retirada de sua conexão (setas amarelas) com o átrio direito (AD) e conectada diretamente à artéria pulmonar do mesmo lado (na figura ao lado APD: artéria pulmonar direita; setas azuis). Essa cirurgia tem o objetivo de manter a oxigenação do bebê adequada mas retirando a sobrecarga do ventrículo direito (VD) (até o estágio II, o ventrículo direito bombeia todo o sangue tanto para a circulação do corpo (pela neo-aorta) quanto para os pulmões (pelo tubinho). No estágio II, o sangue que vem do corpo pela veia cava superior, para ser oxigenado nos pulmões, irá direto para o pulmão (sem passar pelo ventrículo direito; VD).
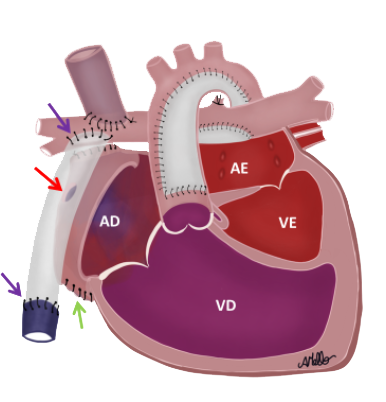
3. Cirurgia de Fontan geralmente entre os 10-12 meses de idade. Com o objetivo de manter a oxigenação adequada mas retirando a sobrecarga ao ventrículo direito, agora a veia cava inferior é retirada de sua conexão com o átrio direito (setas verdes) e conectada diretamente à artéria pulmonar através de um tubo que habitualmente fica fora do coração. Esse tubo pode ter uma fenestração (um buraquinho) que o conecta com o átrio direito (seta vermelha). Esse buraquinho alivia a pressão que pode estar um pouco alta nos pulmões (após essa cirurgia não temos mais o ventrículo para bombear o sangue para os pulmões) mas leva um pouco de sangue pobre em oxigênio para ser misturado com o sangue do átrio direito (setas amarelas). Com o passar do tempo, se a pressão do pulmão baixa e a criança está um pouco mais roxinha pelo sangue misturado no átrio direito, ou pelo risco de embolia paradoxal (quando um coágulo formado nas veias do corpo alcança o cérebro podendo causar um acidente vascular cerebral), esse buraquinho pode ser fechado através do cateterismo (passando um cateter geralmente pela veia da perna e ocluindo esse buraquinho com uma prótese).


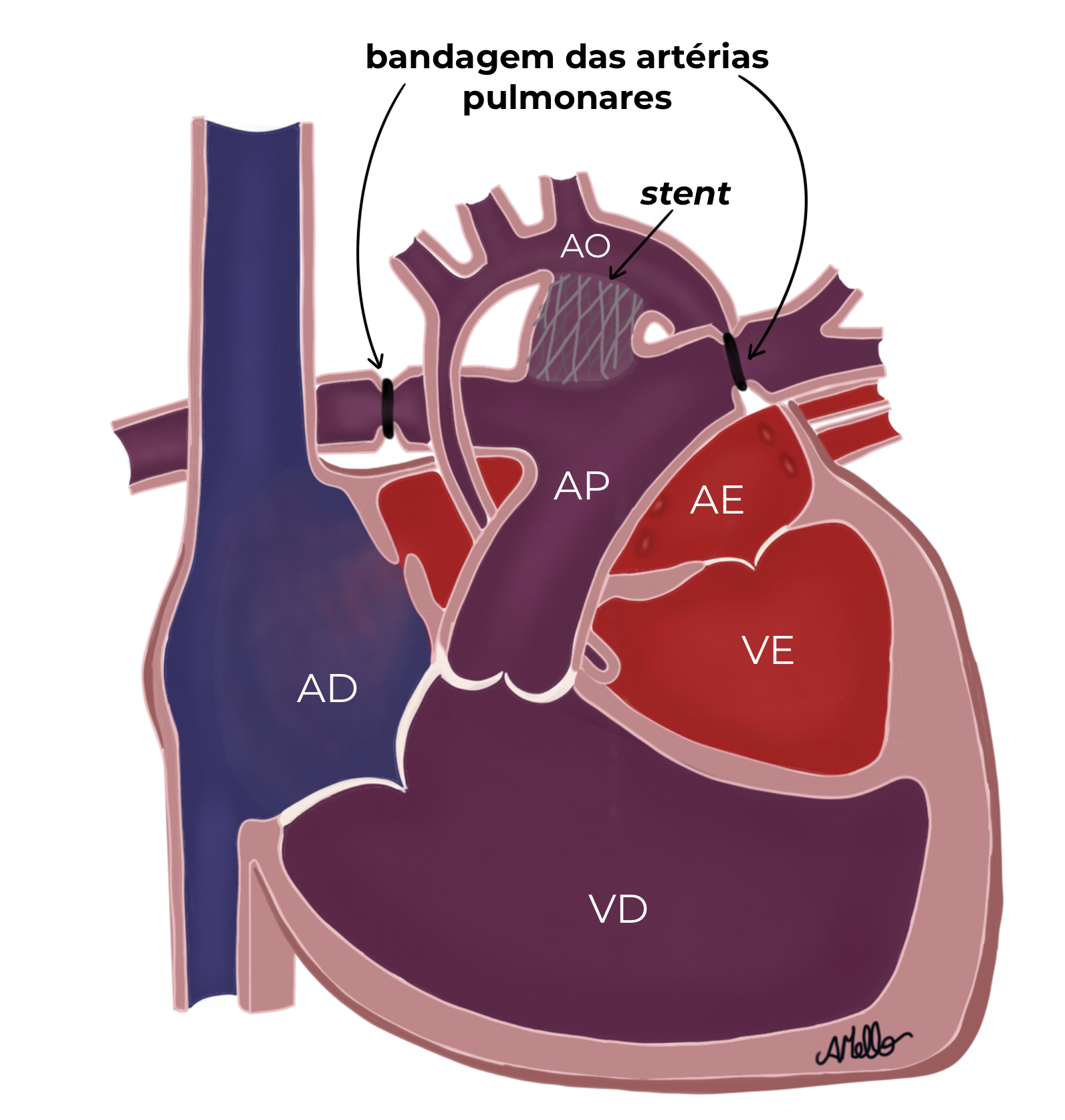
2. Segundo caminho
1. Procedimento híbrido nos primeiros dias de vida. O cirurgião faz um corte no peito do bebê e coloca um anel em cada artéria pulmonar (direita e esquerda) para diminuir o fluxo de sangue que chega aos pulmões, isso é chamado de bandagem das artérias pulmonares. O médico hemodinamicista, com a ajuda do cirurgião, coloca um stent, que é uma espécie de mola, no canal arterial para evitar que ele se feche, assegurando, com isso, o fluxo de sangue para a aorta e o corpo do bebê. Através do cateterismo, um balão é insuflado no forame oval (aquele buraquinho que comunica as câmaras superiores do coração) para ampliá-lo.


2. Cirurgia de Norwood-Glenn em geral entre 3-6 meses de idade. O cirurgião retira as bandagens pulmonares e o stent, fecha o canal arterial e constrói a nova artéria Aorta (que chamamos de Neo-aorta) usando a base da artéria pulmonar (setas verdes), a antiga e estreita Aorta do bebê (setas rosa) e um retalho cirúrgico (patch*). A veia cava superior é retirada de sua conexão (setas amarelas) com o átrio direito (AD) e conectada diretamente à artéria pulmonar do mesmo lado (setas azuis). O buraquinho de onde foi retirada a artéria pulmonar principal é fechado também com a ajuda de um retalho cirúrgico (patch**). APD = artéria pulmonar direita/ APE = artéria pulmonar esquerda. Essa cirurgia tem o objetivo de manter a oxigenação do bebê adequada mas retirando a sobrecarga do ventrículo direito. No estágio II, o sangue que vem do corpo pela veia cava superior, para ser oxigenado nos pulmões, irá direto para o pulmão (sem passar pelo ventrículo direito; VD). A vantagem deste segundo ”caminho” (em vez da cirurgia de Norwood no primeiro estágio) é que aqui, a cirurgia mais complexa (a construção de uma nova aorta) é realizada com a criança maiorzinha e não no período neonatal.
3. Terceiro estágio: Cirurgia de Fontan geralmente entre os 10-12 meses de idade. Com o objetivo de manter a oxigenação adequada mas retirando a sobrecarga ao ventrículo direito, agora a veia cava inferior é retirada de sua conexão com o átrio direito (seta verde) e conectada diretamente à artéria pulmonar através de um tubo que habitualmente fica fora do coração. Esse tubo pode ter uma fenestração (um buraquinho) que o conecta com o átrio direito (seta vermelha). Esse buraquinho alivia a pressão que pode estar um pouco alta nos pulmões (após essa cirurgia não temos mais o ventrículo para bombear o sangue para os pulmões) mas leva um pouco de sangue pobre em oxigênio para ser misturado com o sangue do átrio direito (setas amarelas). Com o passar do tempo, se a pressão do pulmão se reduz e a criança está um pouco mais roxinha pelo sangue misturado no átrio direito, ou pelo risco de embolia paradoxal (quando um coágulo formado nas veias do corpo alcança o cérebro podendo causar um acidente vascular cerebral), esse buraquinho pode ser fechado através do cateterismo (passando um cateter geralmente pela veia da perna e ocluindo esse buraquinho com uma prótese).



