
1 em cada 6 mulheres tem glicemia (açúcar no sangue) alta durante a gestação.
A grande maioria (85%) por Diabetes Mellitus gestacional.
O que é Diabetes?
No metabolismo normal os carboidratos dos alimentos que ingerimos são transformados em glicose (açúcar). Os açúcares são absorvidos pelo nosso intestino, sendo lançados então no sangue.

O açúcar é usado pelas nossas células como fonte de energia. Para isso, é necessário que a insulina (hormônio produzido pelo nosso pâncreas) que funciona como uma “chave”, conecte-se a um receptor (“destranque a fechadura”) nas células, permitindo então a entrada de açúcar no interior da célula.
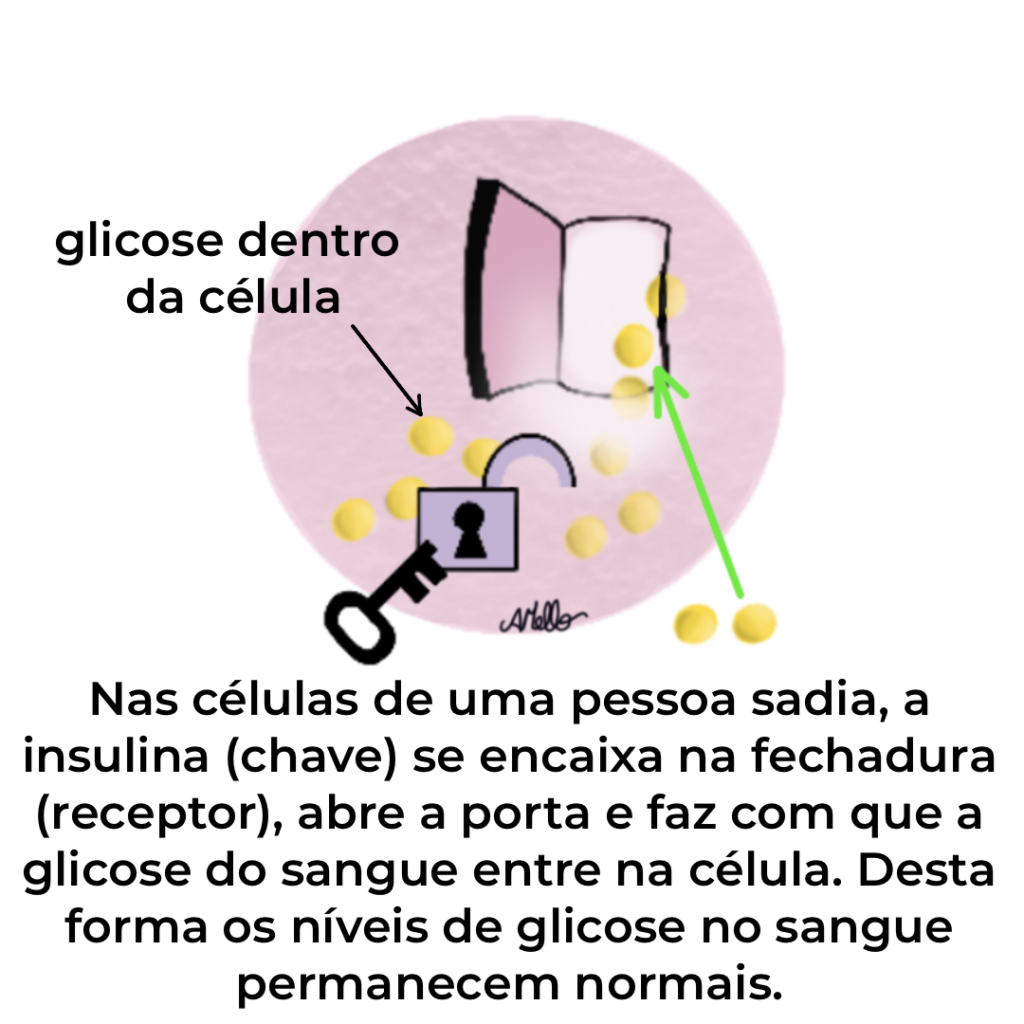
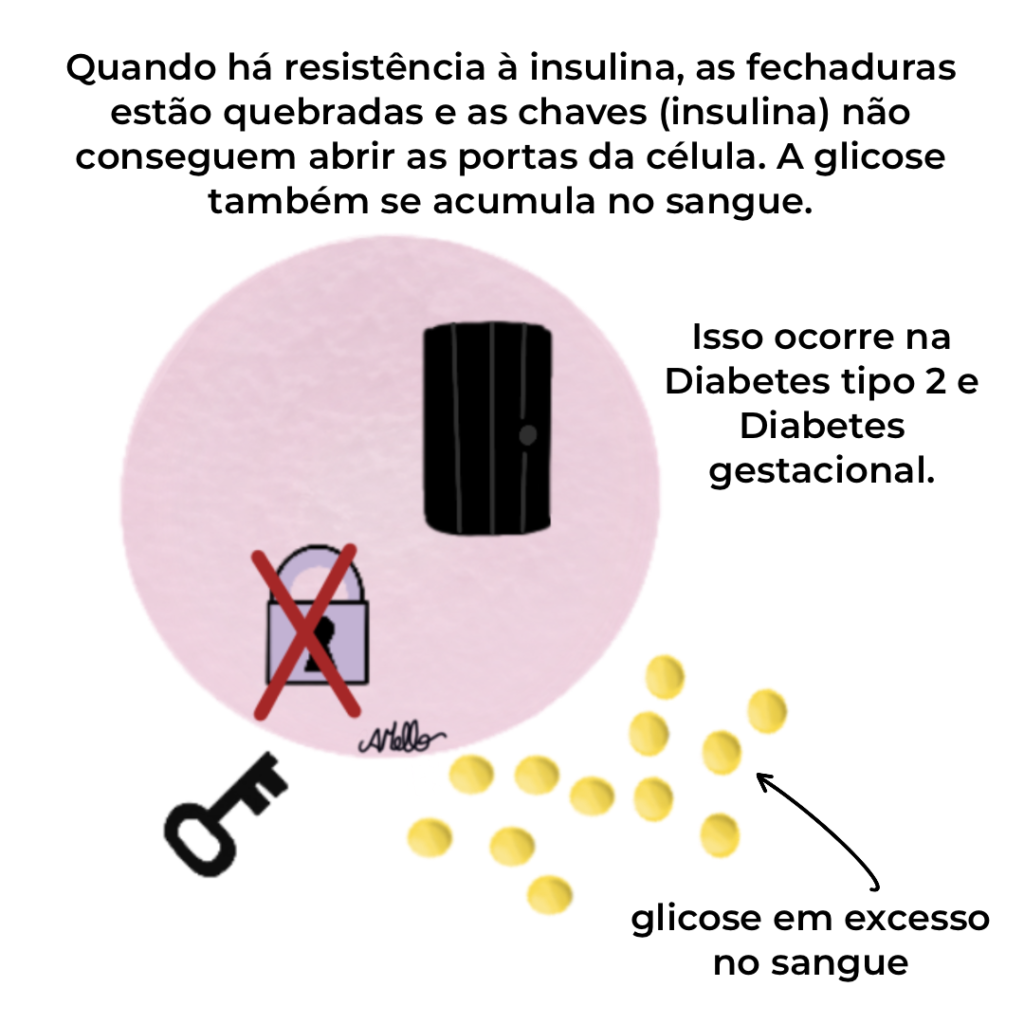
Na Diabetes, ocorrem distúrbios metabólicos pelo excesso de açúcar no sangue (hiperglicemia). Isso pode ocorrer por redução da produção de insulina pelo pâncreas (pouca chave para destrancar as fechaduras) e/ou por resistência dos receptores à insulina (a fechadura está quebrada e a porta da célula não se abre mesmo com muita insulina). Nos dois casos, a consequência será excesso de açúcar no sangue (hiperglicemia).

Na gestação, podemos ter duas situações:
- A gestante já era diabética antes de engravidar: ela pode ter Diabetes tipo I (dependente de insulina) ou Diabetes tipo II (que pode estar sendo controlada por remédios que reduzem o açúcar do sangue por via oral ou em uso de insulina). Se você já é diabética e pretende engravidar, é MUITO importante que você procure orientação de um médico (geralmente um endocrinologista) para que a glicemia (açúcar do sangue) esteja o mais próximo possível do normal quando você engravidar. A glicemia aumentada durante o período de concepção (no momento que a mulher engravida) está associada a um aumento de quatro a oito vezes no risco de malformações no bebê (anomalias cardíacas, defeitos do sistema nervoso central, malformações gastrointestinais, esqueléticas e genitourinárias). Para a redução do risco de defeitos congênitos é necessário que a mulher mantenha por pelo menos três meses antes da concepção (o ideal seriam seis meses), níveis de hemoglobina glicada (A1c) < 7% (idealmente < 6,5%).
- A gestante não é diabética ao engravidar, mas alguns hormônios produzidos pela placenta e pelo organismo materno durante a gravidez (hormônio lactogênio placentário, cortisol, prolactina) reduzem a ação da insulina nos receptores das células (“fechaduras quebradas”) contribuindo para o aumento do açúcar no sangue da mãe, podendo causar Diabetes Mellitus gestacional, em geral na segunda metade da gestação. Nessa situação, NÃO há aumento de risco de malformação do bebê (pois quando houve a concepção, a glicemia era normal) porém há aumento de risco de complicações tanto para a mãe quanto para o bebê, que discutirei a seguir.
Seja qual for a causa da hiperglicemia (situação 1 ou 2), se o controle da glicemia não for adequado, o açúcar, em excesso no sangue da mãe, passa através da placenta para o bebê, que passa a produzir mais insulina em resposta.
A insulina é um hormônio anabolizante, causando aumento do tamanho das células. O bebê fica grande (podendo pesar mais de 4 kg ao nascimento), havendo também tendência ao aumento das células do músculo do coração (hipertrofia miocárdica). Se a glicemia não for controlada, essa hipertrofia pode ser importante, dificultando a saída do sangue do coração do bebê para o seu corpo após o nascimento e prejudicando o relaxamento do músculo do coração, necessário para receber o sangue que deverá em seguida ser bombeado para a circulação. Essa hipertrofia pode não causar sintomas, mas pode vir a contribuir para o bebê ficar cansadinho nos primeiros dias de vida. Esse cansaço também ocorre devido a uma maior imaturidade do pulmão do bebê filho da mãe diabética. Essas alterações do coração, quando presentes, costumam voltar ao normal até os seis meses de vida do bebê, devendo ser acompanhadas por um cardiologista pediatra até que tudo se normalize.
A gestante diabética (tipo 1, tipo 2 ou gestacional) deve, portanto, realizar as ultrassonografias morfológicas de primeiro e segundo trimestres (no caso das gestantes que já eram diabéticas antes da gestação, esses exames são particularmente importantes na detecção de malformações, que como já vimos, têm maior risco de ocorrer).
O ecocardiograma fetal deve ser realizado eletivamente de 24 a 28 semanas de gestação nas diabéticas (tipo 1, tipo 2 e gestacional) no caso das ultrassonografias morfológicas de primeiro e segundo trimestre estarem normais, ou antecipadamente, a partir de cerca de 14 semanas, caso haja alterações na ultrassonografia morfológica do primeiro trimestre. O ecocardiograma fetal pode ser repetido, principalmente nos bebês grandes para a idade gestacional, no terceiro trimestre da gestação, para verificar se há hipertrofia do músculo cardíaco do feto (hipertrofia miocárdica). Após o nascimento, esses bebês são avaliados pelo pediatra que, se necessário, solicitará o ecocardiograma do recém-nascido.
Além disso, o filho da mãe diabética não controlada tem maior risco de dificuldades e traumas no parto (por ser muito grande), pode ter hipoglicemia (quando o açúcar do sangue fica baixo, com risco de sequelas neurológicas dentre outras complicações), icterícia e até morte.
A mãe diabética tem maior risco de infecções, pressão alta, parto prematuro, sangramentos no pós-parto, maior risco de ter diabetes no futuro (e por isso é muito importante o seguimento, de preferência com endocrinologista após o parto).
E quais são os passos para tratar adequadamente a diabetes na gestação?

Sempre que possível, o seguimento por um nutricionista pode ajudá-la na escolha de alimentos mais saudáveis e de um plano alimentar ideal durante a gestação. O controle dos níveis de glicemia, tão importantes na gravidez, podem ser atingidos com dieta e atividade física (sendo sempre necessária a liberação de seu obstetra na escolha dessas atividades) . Às vezes pode ser necessária também a introdução de medicação como a insulina.
O importante para a sua saúde e a de seu bebê é mantermos as glicemias bem ajustadas! E após o parto, não se esqueça de manter o seguimento por equipe de saúde pela possibilidade de Diabetes após a gestação.

Comentários